Апноэ во сне - симптомы и лечение
Что такое апноэ во сне? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бормина С. О., сомнолога со стажем в 7 лет.
Над статьей доктора Бормина С. О. работали литературный редактор Маргарита Тихонова, научный редактор Сергей Федосов
Бормина Светлана Олеговна, кардиолог - Москва
Бормина Светлана Олеговна
Об авторе
СомнологCтаж — 7 лет
Больница «Медси» Отрадное
Дата публикации 13 апреля 2018Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
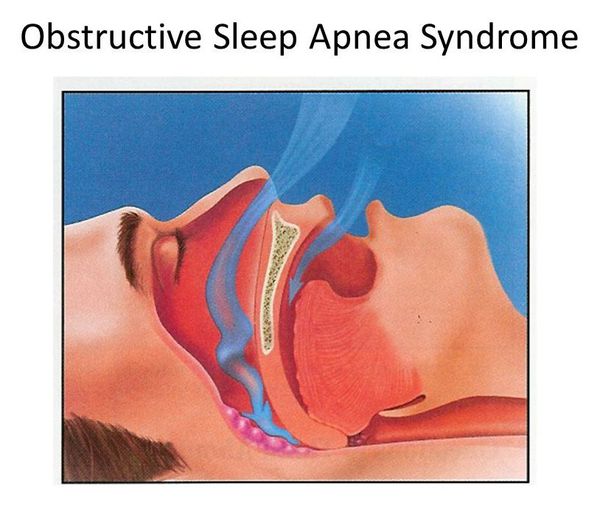
Апноэ сна — приостановка дыхания в процессе сна, которое приводит к полному отсутствию или уменьшению лёгочной вентиляции (более 90% по отношению к исходному воздушному потоку) продолжительностью от 10 секунд. Нарушение дыхания бывает двух видов: обструктивное и центральное. Их существенное различие заключается в дыхательных движениях: они имеют место при обструктивном типе и отсутствуют при центральном. Последний тип апноэ является редким случаем заболевания. Поэтому более детальному рассмотрению подлежит обструктивное апноэ сна как часто встречающаяся разновидность апноэ.
Cиндром обструктивного апноэ во сне
Синдром обструктивного апноэ сна (далее СОАС) — состояние, которому характерены:
храп,
периодическая обструкция (спадение) дыхательных путей на уровне ротоглотки
отсутствие вентиляции лёгких при сохранённых дыхательных движениях
понижение уровня кислорода в крови
грубые нарушения структуры сна и избыточная дневная сонливость.
Распространённость этого заболевания велика и составляет, по разным источникам, от 9 до 22% среди взрослого населения.[1]
Причина возникновения данного заболевания, как следует из названия, — обструкция дыхательных путей. К ней приводят различные патологии ЛОР-органов (чаще гипертрофия миндалин, у детей — аденоиды), а также снижение тонуса мышц, в том числе из-за увеличения массы (жировая ткань откладывается в стенках воздухоносных путей, сужая просвет и понижая тонус гладкой мускулатуры).
warning
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы апноэ во сне
Одним из самых частых и обращающих на себя внимание симптомов является храп. Распространённость его во взрослом населении составляет 14–84%.[2] Многие думают, что храпящие люди не страдают СОАС, поэтому храп не опасен для здоровья и является лишь раздражителем для второй половинки и социальным фактором. Однако, это не совсем так. У большинства пациентов с храпом имеются нарушения дыхания разной степени тяжести, и такой звуковой феномен может выступать в качестве самостоятельного патологического фактора за счёт вибрационной травмы мягких тканей глотки.[3] Чаще всего симптомы СОАС отмечают близкие, с ужасом фиксирующие резкое прекращение храпа и остановку дыхания, при этом человек совершает попытки вздохнуть, а после он начинает громко храпеть, иногда ворочается, двигает руками или ногами, и через время вновь восстанавливается дыхание. При тяжёлой степени больной может не дышать половину времени сна, а иногда и больше. Апноэ могут фиксироваться также и самим пациентом. При этом человек может просыпаться от ощущения нехватки воздуха, удушья. Но чаще всего пробуждение не наступает, и человек продолжает спать с прерывистым дыханием. В случаях, если человек спит в помещении один, данный симптом очень долгое время может оставаться незамеченным. Впрочем, как и храп.
Симптомы апноэ во сне
К другим, не менее серьезным симптомам данного заболевания относятся:
сильная сонливость в дневное время при достаточном времени сна;
чувство разбитости, усталости после сна;
частые ночные мочеиспускания (иногда до 10 раз за ночь).
Зачастую такие симптомы, как дневная сонливость и неосвежающий сон, пациенты недооценивают, считая, что они абсолютно здоровы.[4] Во многом это осложняет диагностику и приводит к ложной интерпретации симптомов. Также многие люди связывают учащённое ночное мочеиспускание с урологическими проблемами (цистит, аденома простаты и др.), многократно обследуются у врачей-урологов и не находят никакой патологии. И это правильно, потому что при выраженных нарушениях дыхания во сне частое ночное мочеиспускание является прямым следствием патологического процесса за счёт воздействия на выработку натрий-уретического пептида.[5]
Патогенез апноэ во сне
Возникающее спадение дыхательных путей приводит к прекращению поступления воздуха в лёгкие. Вследствие этого концентрация кислорода в крови падает, что приводит к короткой активации головного мозга (микропробуждения, повторяющиеся многократно, их пациент не помнит утром). После этого кратковременно нарастает тонус мышц глотки, расширяется просвет, и происходит вдох, сопровождающийся вибрацией (храпом). Постоянная вибрационная травма стенок глотки провоцирует дальнейшее падение тонуса. Вот почему нельзя рассматривать храп как безобидный симптом.
Нормальное поступление воздуха и синдром сонного апноэ
Постоянное снижение кислорода приводит к определённым гормональным перестройкам, которые изменяют углеводный и жировой обмен. При тяжёлых изменениях постепенно может возникнуть сахарный диабет 2 типа и ожирение, причём снизить вес, не устраняя основную причину, зачастую невозможно, однако нормализация дыхания может привести к значимому снижению веса без жёстких диет и изнуряющих упражнений.[6] Неоднократно повторяющиеся микропробуждения не дают пациенту погрузиться в стадию глубокого сна, тем самым вызывая дневную сонливость, утренние головные боли, стойкое повышению АД, особенно в предутренние часы и сразу после пробуждения.
Классификация и стадии развития апноэ во сне
Синдром обструктивного апноэ сна имеет три степени тяжести.[7] Критерием для деления служит индекс апноэ-гипопноэ (далее ИАГ) — количество дыхательных остановок за период одного часа сна (для полисомнографии) или в час исследования (для респираторной полиграфии). Чем больше этот показатель, тем тяжелее заболевание.
Индекс апноэ-гипопноэ
Норма Лёгкая степень СОАС Средняя степень СОАС Тяжёлая степень СОАС
менее 5 5-15 15-30 более 30
При средней степени тяжести появляется риск нарушения обменных процессов и сердечно-сосудистых осложнений, а при тяжёлой этот риск возрастает многократно.[8]
Осложнения апноэ во сне
При несвоевременной диагностике и отсутствии лечения болезнь прогрессирует, и в итоге развиваются осложнения, порой необратимые. Влияя на широкий спектр обменных процессов, данная патология закономерно ведёт к росту массы тела. Один из основных патологических факторов — низкое содержание кислорода.
На сегодняшний день очевидна связь апноэ сна с сердечно-сосудистыми заболеваниями. В многолетнем исследовании было доказано значительное увеличение сердечно-сосудистого риска и последствий (например артериальной гипертензии) при нарушенном дыхании.[1][8]
Наряду с этим СОАС со временем может приводить к инфарктам и инсультам, которые зачастую являются летальными.[8] К тому же апноэ это одна из причин резистентности (сопротивляемости) к гипотензивной терапии (снижению давления). И поэтому общепризнанно, что людям со стабильно высокими цифрами АД на фоне адекватной гипотензивной терапии необходимо исключение ночного апноэ.
Диагностика апноэ во сне
В качестве скринингового метода верификации нарушений дыхания используются многочисленные шкалы и опросники, однако наибольшую распространённость получил Берлинский опросник.[9] Согласно последним исследованиям, он является наиболее специфичным, особенно в сочетании с компьютерной пульсоксиметрией. Все диагностические приборы подразделяются на 4 класса.[10]
Тип Название Записываемые каналы Описание Цели
1 Стационарная
полисомнография Полный набор параметров
с видеозаписью Выполняется только
в лаборатории сна
под онлайн-контролем
медперсонала Проведение диагностики
у любого типа пациентов
2 Амбулаторная
полисомнография Полный набор параметров
с видеозаписью или без неё Выполняется
в лаборатории и дома Диагностика у любого
типа пациентов
3 Кардиореспираторное
или респираторное
мониторирование Неполный набор параметров
с обязательным наличием
дыхательных движений Чаще проводится
амбулаторно Диагностика у пациентов
с высокой вероятностью
наличия дыхательных
расстройств
4 Пульсоксиметрия
или полиграфия Минимальное количество
параметров, без фиксации
дыхательных движений Выполняется
амбулаторно Диагностика у пациентов
с высокой вероятностью
наличия дыхательных расстройств
Полная полисомнография (1 класс) — это "золотой метод" в современной медицине. Это исследование, которое позволяет оценить функцию организма ночью путём записи параметров:[11]
электроэнцефалограммы;
движения глаз;
электромиограммы;
электрокардиограммы;
потока дыхания;
дыхательных движений;
движения нижних конечностей;
положения тела;
насыщения крови кислородом.
Все датчики надежно крепятся гипоаллергенными материалами к телу пациента. Дополнительно проводится видеозапись всех движений пациента. Все данные передаются на записывающую станцию, где опытный технолог оценивает параметры, при необходимости корректирует положение датчиков. Исследование проводится в максимально комфортных условиях: отдельная, изолированная от внешнего шума палата с подходящей температурой и влажностью воздуха, удобная кровать с возможностью подобрать подушку, подходящую конкретному пациенту. Имеется также возможность размещения сопровождающего, что актуально для самых маленьких пациентов. Всё это сделано для того, чтобы минимизировать внешние влияния на сон пациента.
Полная полисомнография
Начинается исследование вечером, за 1-2 часа до привычного времени засыпания пациента. Установка всех необходимых датчиков занимает от 30 до 60 минут. Ночь пациент проводит в отделении, а утром после снятия датчиков отправляется домой. Расшифровка обычно занимает около 2-3 суток.
Полисомнографию можно проводить и маленьким детям (практически с рождения), и людям преклонных лет, и беременным женщинам. Противопоказания к данному виду диагностики отсутствуют. Однако следует отложить проведение процедуры, если имеется острая респираторная вирусная инфекция, обострение хронических заболеваний.
Данное исследование позволяет определить характеристики сна, его структуру, двигательные и дыхательные нарушения, взаимосвязь разнообразных параметров и стадий сна. Также полисомнография позволяет точно определить, является ли имеющаяся патология (бессонница, дневная сонливость и другие симптомы) первичной, или же она вызвана другими причинами.
При каких симптомах показано полисомнографическое исследование:
регулярный храп (более 3-4 ночей в неделю);
дыхательные остановки, фиксируемые пациентом и его близкими;
сильная сонливость в течение дня;
неосвежающий сон;
частое мочеиспускание ночью;
пробуждения от ощущения удушья, недостатка кислорода;
неприятные ощущения в ногах или руках при засыпании, регулярные движения конечностей во сне;
скрежет зубами, сноговорение;
нарушения частоты сердечных сокращений и проводимости сердца, наблюдаемые преимущественно ночью;
повышение АД в предутренние часы и сразу после пробуждения, плохо поддающееся медикаментозной терапии;
нарушения сна при других соматических патологиях (инсульт, хроническая сердечная недостаточность, ожирение, сахарный диабет II типа и др.);
проведённая ранее терапия СОАС (для контроля эффективности).
По результатам полисомнографического исследования можно с точностью установить степень тяжести СОАС и позволит подобрать подходящий метод лечения.
Лечение апноэ во сне
Терапия СОАС направлена на восстановление уровня кислорода, ликвидацию храпа, увеличение бодрости днём, уменьшение остановок дыхания и нормализацию сна. В современном мире имеется широкий спектр лечебных мероприятий, включающий хирургическое и консервативное лечение, а также модификацию образа жизни (снижение веса, прежде всего, и др.). Перед началом лечения необходимо провести полноценную диагностику для определения степени тяжести СОАС.
Вовремя начатое лечение ведёт к значимому уменьшению клинических симптомов, а главное — к предупреждению прогрессирования болезни.
Гортань до операции и после
К хирургическим методам относятся ЛОР-вмешательства (увулопалатопластика и др.) и ортогнатические операции. Увулопалатопластика эффективна при неосложнённом храпе (изолированном, встречающемся крайне редко) и при СОАС лёгкой, реже средней степени тяжести. Она должна выполняться после тщательного дообследования (полисомнография, слипэндоскопия). При тяжёлой форме СОАС хирургия ЛОР-органов противопоказана ввиду низкой эффективности, а иногда усугубления состояния.
Операции на верхней и нижней челюсти (ортогнатические) могут применяться при любой степени тяжести заболевания. Они достаточно эффективны, но подготовка к ним очень длительная (около года), и сама операция очень трудоёмкая. Этот метод можно использовать при отказе больного от СИПАП-терапии.
В качестве альтернативы ортогнатии применяются внутриротовые устройства. Их цель, как и методов хирургического лечения — расширение воздухоносных путей на уровне обструкции. Зарубежом существует метод электростимуляции подъязычного нерва[12], который доказал свою эффективность при любой степени тяжести заболевания, однако он весьма дорогостоящий, и в России на данный момент недоступен.
СИПАП-терапия
Тем не менее основной метод лечения на сегодняшний день — неинвазивная вентиляция постоянным положительным давлением (СИПАП-терапия). Суть этой терапии заключается в создании воздушного потока, предотвращающего спадение воздухоносных путей.[10] В начале терапии проводится пробный курс для выбора режима работы аппарата, обучения пациента. После чего больной использует аппарат уже дома самостоятельно и только ночью. Этот метод рекомендуется пациентам со средней и тяжёлой формами СОАС и практически не имеет противопоказаний. Помимо основной своей цели — устранения дыхательных остановок — с помощью этого метода возможно значительно снизить вес, уменьшить число гипотензивных препаратов при резистентной артериальной гипертензии.[13]
Прогноз. Профилактика
При своевременном начале лечения прогноз заболевания благоприятный. К профилактическим мерам относятся:
соблюдение правил здорового образа жизни для предотвращения ожирения;
регулярные физические нагрузки;
тренировка мышц глотки (игра на духовых музыкальных инструментах, занятия вокалом, различные упражнения).
Но главный способ предотвратить серьёзные последствия — это своевременная диагностика и лечение.
Свидетельство о публикации №121090803125